「梅毒」という感染症について聞いたことがある方は多いのではないでしょうか。しかし、「昔大流行した感染症」といったイメージがあるため、現代の感染症としての認知度は低いかもしれません。梅毒は治療可能な病気になりましたが、感染者の多い病気の一つです。
今回の記事では、感染者の増加が社会問題となっている「梅毒」について、症状を詳しく解説します。梅毒の治療法や抗生物質が効くのかも解説するので、予防の一環としてチェックしてみましょう。
梅毒とは?
梅毒は、らせん状の細菌「梅毒トレポネーマ(Treponema pallidum)」が引き起こす性感染症です。かつて歴史的に大流行したため“昔の病気”と思われがちですが、日本では近年再び患者数が増加しています。適切な検査と抗生物質治療により完治可能な一方、放置すると全身に深刻な合併症を残すことも。
ここでは、梅毒を引き起こす病原体についてや、検査・診断方法まで解説します。
梅毒の病原体
梅毒の原因となる病原体は、「梅毒トレポネーマ(Treponema pallidum)」といいます。梅毒トレポネーマは、直径0.1〜0.2μmで長さが6〜20μmのらせん状の菌です。観察するためには、暗視野顕微鏡を使用します。病原体に対し、「どのような菌なのか・何が効くのか」を研究するためには培養が必要です。しかし、梅毒トレポネーマは試験管で培養できず、うさぎの睾丸を使用して培養するしかありません。そのため、梅毒トレポネーマが梅毒を引き起こす原因は、いまだに解明されていないのです。
梅毒トレポネーマの自然宿主(しぜんしゅくしゅ)はヒトのみで、低酸素の状態でなければ長期間生存できません。感染経路としては、梅毒に感染している方との粘膜接触が主です。粘膜接触は、膣性行為・オーラルセックス・アナルセックスをはじめ、場合によってはキスも含まれます。ほとんどありませんが、手や指にけがをしている状態で、多量の梅毒トレポネーマに汚染されたモノと接触することも感染経路の一つです。
また、近年は研究が進み輸血用血液製剤による感染症例はありませんが、感染直後の方の血液を緊急輸血した場合、感染する恐れはあります。
梅毒の検査・診断
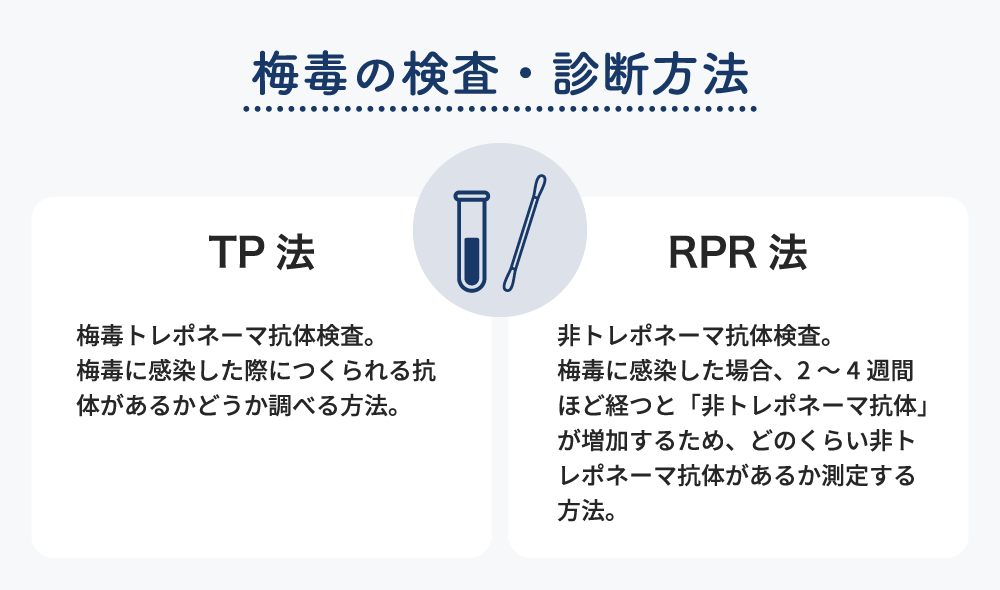
梅毒の検査は採血で行います。どちらも陽性かどうかだけでなく「いつ感染したか」「治療が効いているか」を判断する重要な指標になります。症状があっても検査タイミングが早すぎると陰性になることがあるため注意しましょう。
一般的に行われている方法は以下の2種類です。
・「TP法」
梅毒トレポネーマ抗体検査とも呼ばれます。梅毒に感染した際につくられる抗体があるかどうか調べる方法です。感染後4~6週間経過すると「陽性」となります。感染して間もない状態だと、初期症状があっても「陰性」となる場合があるため、注意が必要です。また、抗体のある・なしで判別する検査方法のため、一度罹患したら完治後も「陽性」の反応が出ます。
・「RPR法」
非トレポネーマ抗体検査とも呼ばれます。梅毒に感染した場合、2~4週間ほど経つと「非トレポネーマ抗体」が増加するため、どのくらい非トレポネーマ抗体があるか測定する方法です。TP法同様、感染後間もない場合だと抗体の検出が困難なため、「陰性」となってしまうケースがあります。
梅毒は早期発見することが重要です。性病検査キットを使って自宅で簡単にチェックする方法があります。
郵送式の性病検査キットを利用すれば、採血から結果確認まで自宅で完結。陽性時は必ず医療機関を受診し、パートナーも検査を受けましょう。
\梅毒の陽性結果が最短当日に分かる/

梅毒の種類・臨床症状

梅毒は、感染してからさまざまな症状が現れるのが特徴です。症状や感染してからの時期によって種類が分けられているため、それぞれ詳しく解説します。
早期顕症梅毒 Ⅰ期
初期硬結:侵入部位に痛みのない硬いしこり
硬性下疳:しこりが浅い潰瘍に変化
痛み・かゆみが乏しく自然に消えるため放置されがち
梅毒に感染してから3週間程度経過した頃を「早期顕症梅毒 Ⅰ期」といいます。Ⅰ期では、梅毒の病原体である「梅毒トレポネーマ」が侵入した部位に、「初期硬結(しょきこうけつ)」と呼ばれる硬いしこりができるのが特徴です。初期硬結は、基本的にかゆみや痛みを伴いません。しかし、ほかの菌にも重複して感染した場合、かゆみや痛みが症状として現れることもあります。
その後、しこりを中心として「硬性下疳(こうせいげかん)」という潰瘍が生じます。いずれも感染部位の狭い範囲に限って出現する症状です。Ⅰ期での症状はかゆみや痛みを伴わないことから、見逃されることも多い傾向にあります。また、症状に気付いていても、約3~6週間程度で自然と症状が消えてしまうため、治ったと勘違いされるケースもあるようです。
早期顕症梅毒 Ⅱ期
バラ疹:体幹や手足に散らばる淡い赤斑
扁平コンジローマ:肛門・外陰部に湿った盛り上がり
発熱・倦怠感や脱毛など多彩な全身症状
症状は数週間で消えるが再燃を繰り返す
Ⅰ期で症状が出現してから4~10週間ほど経過した頃を「早期顕症梅毒 Ⅱ期」といいます。Ⅱ期は、病原体「梅毒トレポネーマ」が血液を介して全身に広がる時期です。そのため、さまざまな症状が全身に現れます。例えば、痛みを伴わない「バラ疹」と呼ばれる紅斑が、背中・手のひら・前腕・下腿(ひざ下から足首)を中心として全身に出現するのが有名です。
ほかにも、皮膚に1cmほどのぶつぶつができる「丘疹(きゅうしん)性梅毒疹」や、肛門を中心に軽いかゆみや痛みを伴ったじくじくした隆起ができる「扁平コンジローマ」なども出現します。また、場合によっては倦怠感や発熱・リンパ節の腫れ、泌尿器系・消化器系・筋骨格系の症状が現れることもあります。Ⅰ期と同じくどの症状も自然に消失しますが、その後数年にわたって症状が繰り返されるのが特徴です。
潜伏梅毒
早期潜伏(感染1年以内):症状なし・感染力あり
後期潜伏(感染1年以上):症状なし・感染力ほぼ消失
「潜伏梅毒」とは、自覚症状がないものの梅毒に罹患している状態をいいます。主な時期としては、早期顕症梅毒 Ⅰ期とⅡ期の間や、Ⅱ期で症状が消失している期間です。潜伏梅毒も早期と晩期に分けられ、感染から1年以内を「早期潜伏梅毒」、1年以降を「後期潜伏梅毒」と呼びます。
潜伏梅毒は自覚症状がありませんが、早期の場合感染力があるため、注意が必要です。一方、後期の場合は性的接触による感染はほとんどないとされます。
晩期顕症梅毒
大動脈瘤・大動脈弁逆流など循環器合併症
ゴム腫:皮膚や骨、臓器にゴム状の腫瘍
進行麻痺・脊髄癆:認知障害や歩行障害を招く神経障害
梅毒に感染してから数年~数十年経過した頃を「晩期顕症梅毒」といいます。晩期顕症梅毒は死に至る恐れがある、非常に危険な時期です。主な症状には、血管がこぶ状にふくらむ「大動脈瘤」や、心臓へ送られる血液が逆流し、呼吸困難を起こすこともある「大動脈弁逆流症」といった心血管症状があります。ほかにも、「脊髄癆(せきずいろう)」によって体の痛みや歩行障害、「進行性麻痺」と呼ばれる精神神経障害が出現する時期です。
「進行麻痺」では、記憶障害や妄想・思考力の低下をはじめ、発音が不明瞭になります。また、晩期顕症梅毒では、ゴムのような腫瘍ができる「ゴム腫」も特徴的な症状です。ゴム腫は皮膚をはじめとして粘膜や骨にできる傾向ですが、腎臓や肝臓などどの臓器にも形成される恐れがあります。腫瘍ができるだけでなく、周囲の組織が破壊されるため、鼻の欠損を引き起こすことがあり、江戸時代では「梅毒に罹ると鼻が落ちる」といわれていたようです。
神経梅毒
髄膜炎、脳梗塞様発作、視力低下、難聴など
「神経梅毒」はどの時期でも起こる恐れがある症状で、病原体「梅毒トレポネーマ」が中枢神経系に広がった状態のことです。早期の神経梅毒であれば無症状の場合もありますが、脳梗塞や髄膜炎といった脳神経症状を発症することもあります。
晩期の神経梅毒になると、「進行麻痺」や「脊髄癆」を引き起こし、大脳や小脳・脳幹・脊髄といった「脳そのもの」に病変ができるのです。ほかにも、複視や視力低下・充血などを引き起こす「眼梅毒」や、難聴やめまいを引き起こす「耳梅毒」などの中枢神経系に症状がでる場合もあります。
先天梅毒
妊婦が未治療の場合、胎盤を介して胎児に感染
生後早期:皮膚発疹、肝脾腫、骨軟骨炎
生後2年以上:ハッチンソン歯、角膜炎、難聴
妊娠している女性が梅毒に感染した場合、胎盤を通じて胎児に病原体「梅毒トレポネーマ」が感染する恐れがあり、これを「先天梅毒」と呼びます。梅毒に感染した時期とは関係なく、どの時期でも先天梅毒は起こり得るのが特徴です。特に妊娠後期であった場合、感染率は80%にものぼるといわれています。
出生時は無症状の傾向ですが、生後数か月以内に斑状発疹・丘疹・水疱性発疹などの皮膚症状を発症する場合は、「早期先天梅毒」です。早期先天梅毒では、ほかにも肝臓や脾臓が肥大する「肝脾腫(かんひしゅ)」、軟骨がはがれてしまう「骨軟骨炎」、全身のリンパ節の肥大などが起こります。
一方、生後約2年以降に発症した場合は「晩期先天梅毒」です。晩期先天梅毒では、「ハッチンソン3徴候」と呼ばれる症状が現れます。「ハッチンソン3徴候」とは、「内耳性難聴」や目に炎症を引き起こす「実質性角膜炎」、前歯に半月状の欠損が見られる「ハッチンソン歯」の3症状のことです。
梅毒に用いる治療薬
梅毒の治療には、抗生物質である「ペニシリン」を使用します。ペニシリンとは1928年にイギリスの細菌学者であるアレクサンダー・フレミングが発見した抗生物質で、アオカビから作られます。破傷風や肺炎の治療にも使用されています。2023年現在、梅毒トレポネーマでペニシリンに耐性のある株は発見されておらず、ペニシリンで全ての病原体「梅毒トレポネーマ」を死滅させられます。
治療方法として、海外ではペニシリン注射薬一回の投与のみが一般的です。日本では、長年ペニシリンの注射薬が使用できず、ペニシリン剤の服用がすすめられていましたが、2021年9月に国内でも製造・販売が認可されました。しかし、神経梅毒の治療には使用されません。また、副作用として治療開始後24時間以内に発疹や発熱を発症する場合があるため、注意が必要です。ペニシリンにアレルギー反応がある場合は、「塩酸ミノサイクリン」を服用します。
なお、抗生物質と抗菌薬は混同されやすい語彙ですが、厳密には意味が異なるものです。抗生物質は、ペニシリンのようにかびや細菌からつくられる物質なのに対し、抗菌薬は細菌を死滅させる作用や増殖を防ぐ作用をもつもの全てを指します。簡単に述べると、抗生物質は抗菌薬の一つで、抗菌薬の中でもアオカビといった自然物からつくられるものです。
まとめ
「梅毒」と聞くと、昔の病気だと思ってしまう方が多いでしょう。しかし、2021年には感染者が1万人を超え社会問題にもなったように、現在も症例が少なくない感染症の一つです。
梅毒は、病原体「梅毒トレポネーマ」によって引き起こされ、主に粘膜接触を伴った性行為で感染します。感染の初期段階ではほとんどかゆみや痛みを伴わず、自覚症状のない方も多いのが特徴です。また、症状自体も自然と消失する特徴があり、診察に至らないケースもあります。無自覚のうちに感染を広めてしまう恐れのある、恐ろしい病気です。
診断は採血によって行い、ペニシリンで治療できます。
現代では「治る病気」になりましたが、早期発見・早期治療が肝心です。気になる症状がある場合は、早急に受診するようにしましょう。
医療機関へ行くのが難しい方は自宅で検査できる「FemCHECK」がおすすめ
医療機関へ行くのが恥ずかしい、忙しくて病院へ行く時間が確保できない方はFemCHECKで自宅で簡単に性病の検査ができます。
FemCHECKは婦人科医が作った、自宅で検査ができる郵送の性病検査キットです。
結果が陽性であった場合は、オンライン診療で診察からお薬の処方まで自宅で完結させることが可能です。
おりものの異常がある、性病の心配がある方は一度検査してみることをお勧めします。
以下のバナーから注文することができます。時期によっては品薄になる場合があるのでご注意ください。